40歳の男性患者の画像診断
今回紹介するのは40歳の男性患者の症例と画像診断だ。家族歴のある家族性大腸ポリポーシスとしてフォローアップされており、定期検診のために来院した。
ちなみに、「家族性」と名づけられる疾患はすべて常染色体優性遺伝を示す。つまり、病気が親から子へと伝わる確率は1/2。
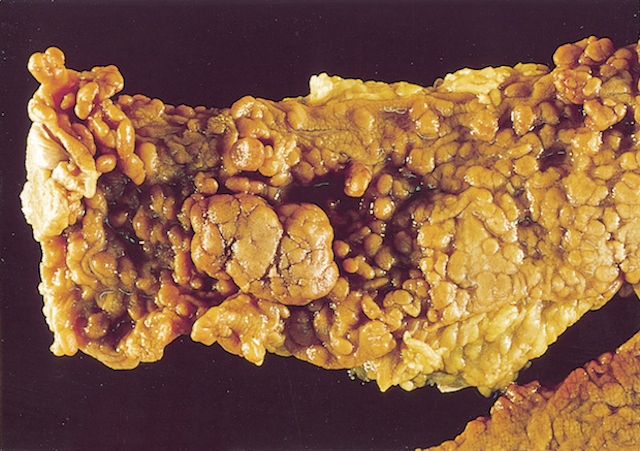
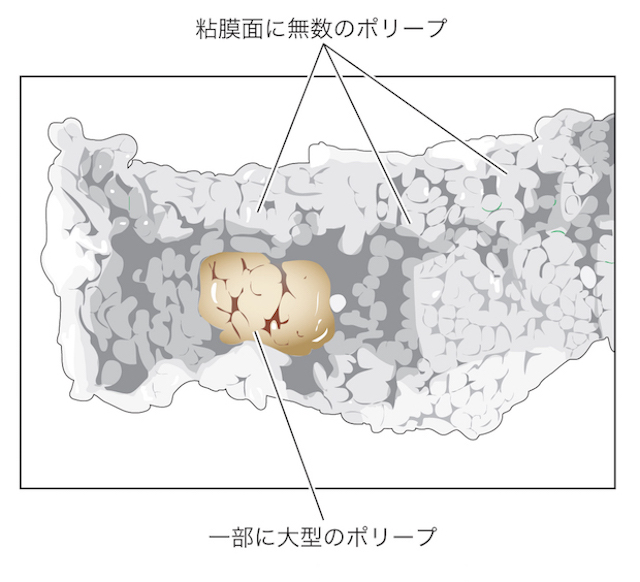
大腸全域に無数のポリープが認められ、生検で大型腺腫の一部にがんが見いだされた。明らかな進行がんは認められず、結腸全摘術が施された。掲載したのは手術切除標本の肉眼像であり、長軸切開後にホルマリン固定されたものである。
ほぼ典型的な大腸ポリポーシスの肉眼像であり、無数のポリープが大腸粘膜に形成されており、粘膜全体が“モコモコ”している。一部のポリープが大型なのが一目瞭然だ。
この病気は多くの場合、腹痛や下血などの症状があらわれるのは成人になってからである。すでに子どものいる患者が多く、血液のDNA検査で「原因遺伝子」をもっているかは簡単に分かる。
その子の血液検査をすれば、40歳までに大腸がんになるかどうかが分かるのだ。しかも、その確率は1/2。だが、その子には「知る権利」とともに「知らない権利」もある。
若くして自分の将来を知れば、こころの不安定さは間違いないだろう。周りの目も気になるだろう。結婚しない、子どもをつくらないなど、人生での選択が束縛されもするだろう。
手術が“次の腫瘍”をもたらす悪循環
さらに、注意を要するのが術後に生じるこの病気の合併症だ。腹壁ないし腸間膜に生じうるデスモイド腫瘍(desmoid tumor)はとりわけ厄介な合併症だ。
浸潤性のデスモイド腫瘍は境界不鮮明な「線維芽細胞増殖」によって、局所的な再発をくり返す「線維腫症」の一種である。腹壁に多い。転移はせず、増殖細胞に異型性はない。“タチのよくない”良性腫瘍といえる。
手術などで腹壁や腸間膜を傷つけることが、デスモイド腫瘍発生を誘発する。このデスモイド腫瘍や皮膚に多発する毛のう性嚢胞、子宮頚部の粘液栓過形成、下顎骨の骨腫や脂肪腫を合併する家族性大腸ポリポーシスは「ガードナー症候群(Gardner's syndrome)」と称される。
原因は同じAPC遺伝子であり、治療法も変わらない。言い換えれば、同じ病気だ。
よく考えてみると、予防的に「大腸を切除する」こと自体が、厄介なデスモイド腫瘍の成因となる。発生したら手術でとるわけだが、その手術が次のデスモイド腫瘍をもたらすという悪循環。ひどいと、繰り返す手術で腹壁が全部切除されることすらある。腹筋のない生活!
もっと厄介なのは、デスモイド腫瘍が腸間膜に発生する場合だ。大腸を切り取るとき、必ず腸間膜も切り取られる。腸間膜に浸潤性のデスモイド腫瘍ができると、しばしば腸閉塞(イレウス)がもたらされる。命に関わる事態である。
家族性大腸ポリポーシスの患者の術後に、デスモイド腫瘍ができるかどうかの予測はなかなか難しい。皮膚病変が多発したり、子宮頚部の異常がある場合は、手術は慎重にしたほうがいいかもしれない。
家族性がんにはほかにも、網膜芽細胞腫(小児の眼の悪性腫瘍)、多発性内分泌腫瘍症(甲状腺髄樣がんを含む内分泌臓器の腫瘍が全身のあちこちに多発する)、ウイルムス腫瘍(小児の腎臓の悪性腫瘍=腎芽腫)の一部もあげられる。
みな常染色体優性遺伝であり、「遺伝子カウンセリング」がとても重要な病気だ。