【病気の知識】胃腸と肛門の病気・胃がん
日本は「胃がん大国」といわれている。しかし「早期がん」で発見された人の90%以上は治る時代だ。定期的に検診を受け、早めに発見することが大切。特に40歳を過ぎたら胃の調子が良くても定期検診を必ず受けよう。
●どんな病気
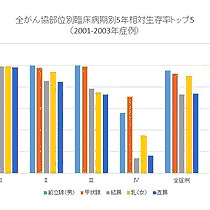
胃がんに罹る率は、地域・人種・食習慣などの違いにより大きな差がある。日本は胃がん大国といわれ、世界の中でも非常に胃がんの多い国だ。日本人のがん死のトップは胃がんであり、年間5万人が命を奪われている(男性では肺がんが胃がんを抜いてトップ)。男女比率は2:1と男性に多く見られるが、若者では女性に多い傾向がある。
胃は食道と十二指腸の間にある袋状の臓器。胃壁を輪切り状態して断面を見ると、内側から粘膜上皮・粘膜固有層・粘膜筋板・粘膜下層・固有筋層・漿膜となっている。がんは粘膜上皮から発生し、徐々に外側へ発育。発育が粘膜下層までにとどまっているものを早期がんという(食道がんとは違い、早期がんの診断には転移があるかないかは関係がない)。がんが固有筋層まで浸潤したものを進行がんである。
少し専門的な話になるが、胃がんの組織型のほとんどは「腺がん」というタイプだ。腺がんには未分化のものから高分化したものまで、様々なタイプがある。また、がん全体の形(肉眼型)も、隆起したもの、潰瘍のように陥凹したもの、両方が混ざり合っているものなど様々なタイプがあり、それぞれの悪性度もいちじるしく異なる。それこそ十人十色、胃がんは100人いれば100人それぞれ違う。
●どんな症状
胃がん特有の症状はない。早期がんの中には、がんが陥凹して潰瘍になったために胃潰瘍のような痛みを訴える人もいるが、まったく症状がなくて検診や人間ドックの検査で発見されることも少なくない。
進行がんでは、発症した部位やがんの状態によって様々な障害が起こる。たとえば、胃の入口や出口付近の狭い部分にがんができると、通過障害を起こしたり、腹部の膨満感やむかつき、嘔吐などの症状も出てくる。また、がんが発育して胃の内部が壊死したり、潰瘍になると、出血による吐血・下血になったりする。さらに貧血、体重減少、食欲不振といった状態も招き、これらの症状によって発見されることもある。
●どんな診断・検査
胃がんの診断・検査には、以下のようなものが挙げられる。
○エックス線検査
バリウムを飲み、胃内に空気を入れて(一般的には発泡剤というものを飲んでもらいる)、バリウムと空気のコントラストによって胃粘膜の病変をこまかく描き出す検査(二重造影法)だ。ただし、エックス線検査による画像の精度は、それぞれの医療機関におけるエックス線装置のレベル、バリウムの質、フィルムの質、現像機の種類、検査する人(放射線技師や医師)の技術などによって、かなりの(たとえて言うならば、美術大学の学生が描く絵と幼稚園児が描く絵ほどの)差が出てきる。つまり、せっかく検査を受けても幼稚園児レベルの検査だった場合には、何も診断がつかないといったこともあり得るわけだ。残念ながら、検査を受ける医療機関のレベルがどの程度なのかという情報は、ほとんど検査を受ける側には入りません。だから、胃がんの検査をする時にはエックス線検査だけでなく、内視鏡検査も積極的に受けることをおすすめしる。
○内視鏡検査
内視鏡で胃内を直接観察する検査だ。内視鏡は、病変の組織を直接採取(生検)して調べることもできるため、良性・悪性を見分けるための鑑別には欠かせない検査だ。一般に「胃カメラ」と呼ばれた機器を使っていたころは、非常に苦痛をともなう検査でしたが、現在では「電子スコープ」という非常にやわらかくて細い(直径9ミリ以下のものまである)機器に進歩したため、はるかに楽な検査になっている。
○内視鏡下超音波診断法
内視鏡下超音波診断法というのは、内視鏡の先端に超音波診断装置をつけて、胃壁のどの部分までがんが浸潤しているのか(深達度)を調べる検査だ。
このほか、がんが広がっている範囲、ほかの臓器やリンパ節への転移の程度を検査するために、CTスキャン(コンピュータ断層撮影)やMRI(磁気共鳴画像診断装置)、血管造影などの方法で行われる。
●どんな治療法
胃がんの治療は、外科的な手術が第一選択だ。つまり、がんが発生している原発巣と、がんが転移している転移巣を切除する。前述したように胃がんは、その分化度、深達度、大きさ、肉眼型などにより、悪性度も様々だ。最近では、きわめて早期のがんが発見されるようになったので、内視鏡によって切除(内視鏡的粘膜切除術)する治療法でも治る場合がある。一方、進行がんにより食物の通過障害をきたしている場合、口から物を食べられるようにするため腫瘍(がん)だけを切除したり、腫瘍には手をつけずにバイパスのみを作る手術を行うこともある。
現在、胃がんの治療には様々な選択肢があるので、胃がんの状態、年齢、体力、家庭環境(家族構成・人間関係など)などを総合的に見て、専門家の医師とよく相談し、本人にとって、いちばん良い治療法を決めることが重要だ。
●どんな予防法
ハワイで暮らす日系人の胃がんに罹る率は、日本に暮らす日本人よりも明らかに低いことなどから、その発症には生活環境、特に食生活による影響が大きいと考えられてきた。これまでの研究から、食塩の摂取量の多い地域で胃がん死亡率が高いということもわかっており、塩分との関係も注目されている。一般的にがんの予防には、その原因となる物質を避けることが重要だといわれており、胃がんの場合には塩辛いものを食べすぎないことが大切。実際に日本人の食生活の中では、塩分をずいぶん控えるようになったので、胃がんの発生率は世界的に見ても低くなってきた。
また、1994年にはWHO(世界保健機構)が、胃がんの最も重要な原因物質として、ヘリコバクター・ピロリ菌を認定した。日本人の場合は、中高年から若年になるに従い、ヘリコバクター・ピロリ菌の感染率とともに、胃がんの発生率も低下傾向にある。現在、若年者の感染率は欧米とほぼ同じくらいといわれている。つまり、今の若者が胃がんの好発年齢(50~60歳)になった時に、日本における胃がんの発生率はかなり下がる可能性もあるわけだ。しかし、胃がんの原因はヘリコバクター・ピロリだけではない。また、残念ながら、ヘリコバクター・ピロリ菌の感染がどのような過程を経て、胃がんを発生させるかもわかっていない。
胃がんには特徴的な初期症状がないために、発見された時は手遅れになるケースが少なくない。しかし、早期がんで発見された人の90%以上は治る時代だ(特に粘膜内がんは、ほぼ100%)。定期的に検診を受けて、早めに発見することをおすすめする。特に40歳を過ぎたら胃の調子が良くても定期検診を必ず受けよう。
貯金が生死を分ける!? 保険は当てにならない「がん≠致死の病」時代
2014.12.0310分のセカンドオピニオン!? 「がんと闘うな」近藤誠医師の放置療法で被害者が続出?
2015.07.27| 塩素系洗剤による自殺も苦しまずに死ねない | |
| 風邪薬「パブロン」でトリップする人たち | |
| 人生ラスト10年問題から見える医療の目的とは? | |
| 下痢止めには「正露丸」か「ストッパ」か? | |
| インド人介護スタッフの可能性 | |
| 胃がんで急逝した手塚治虫の最期の言葉は? | |
| 正露丸の主成分は解毒剤がない劇薬!? | |
| 人体がゾンビ化する「クロコダイル」の現実 | |
| 芸能人がハマる「キメセク」の謎 | |
| GLP-1 薬、うつ病にも効果あり |
前編『コロナだけじゃない。世界中で毎年新たに3億7000万人超の性感染症』
毎年世界中で3億7000万人超の感染者があると言われる性感染症。しかも増加の傾向にある。性感染症専門のクリニックとしてその予防、検査、治療に取り組む内田千秋院長にお話を伺った。
あおぞらクリニック新橋院院長。1967年、大阪市…
(医)スターセルアライアンス スタークリニック …
ジャーナリスト、一般社団法人日本サプリメント協会…